Melasma e sua fisiopatologia:
Acredita-se que as variações, na cor da pele, sejam de ganhos evolutivos e estejam relacionados com a regulação da penetração da radiação ultravioleta (RUV).
A cor da pele humana normal é principalmente influenciada pela produção de melanina, um pigmento castanho denso, de alto peso molecular, o qual assume o aspecto enegrecido, quanto mais concentrado.
Em humanos, a pigmentação da pele e dos cabelos é dependente da atividade melanogênica, dentro dos melanócitos, da taxa de síntese de melanina, bem como do tamanho, número, composição e distribuição de partículas de citoplasma dos melanócitos, denominado melanossomas, além da natureza química que elas contêm.
Melasma é um distúrbio da pigmentação que acomete principalmente mulheres em idade fértil, em consequência da hiperativação dos melanócitos.
Melasma é uma hipermelanose comum, adquirida.
Caracteriza-se por pigmentação epidérmica, sem aumento no número de melanossomas e da elastose dérmica.
É uma dermatose inestética das quais determinam a grande procura ao atendimento estético e dermatológico especializado, embora represente uma anormalidade comum e benigna da pigmentação. Talvez, isso se explique pela natureza cosmeticamente desfigurante e pelos efeitos emocionais e psicológicos nos indivíduos acometidos pelo problema, os quais, muitas vezes, em virtude da insatisfação com a aparência, acabaram se privando do convívio social, inclusive com casos de suicídio relatados.
O MELASQoL é um instrumento capaz de fazer uma avaliação abrangendo três áreas: vida social, recreação/lazer e bem estar emocional, das pessoas afetadas pelo melasma. Consiste em um questionário abordando diversos aspectos: aparência da pele, frustação, constrangimento, depressão, relacionamento com outras pessoas, desejo de estar com outras pessoas, sentir-se atraente, sentir-se menos importante e alteração do senso de liberdade. A pontuação pode variar de 7 a 70, sendo que os valores mais altos indicam maior grau de insatisfação pessoal com relação aos pontos analisados.
Histologicamente, o melasma se caracteriza por hiperpigmentação epidérmica, sem aumento do número de melanócitos, que se apresenta hipertrofiados e com maior número de dendritos e organelas citoplasmáticas, evidenciando maior atividade metabólica.
Etiopatologia do melasma:
A fisiopatogenia é pouco conhecida. Então as causas precisas do melasma não são totalmente compreendidas, porém acredita-se que o desenvolvimento do melasma sofra influência multifatorial e depende de interações de elementos ambientais, como RUV e hormonais.
Está relacionada à elevação sérica dos hormônios melanotrófico, estrogênio e possivelmente da progesterona, especialmente no terceiro trimestre da gestação.
Os níveis hormonais de estrógeno e progesterona estão modificando nestas situações e trabalhos atuais demonstram receptores específicos para o estradiol em cultura de melanócitos. O estrógeno ou a progesterona isoladamente não parecem provocar o mesmo tipo de estimulo. O nível de hormônio melanotrófico é normal nos pacientes com melasma (Neumann,2011).
A radiação ultravioleta pode causar peroxidação dos lipídios nas membranas das células, levando ao surgimento dos radicais livres, esses então estimulam os melanócitos a produzirem em excesso a melanina (Neumann, 2011).
Há inúmeros fatores envolvidos, na etiologia da doença, porém nenhum deles pode ser responsabilizado isoladamente pelo seu desenvolvimento.
Durante a gravidez, o melasma é induzido por anovulatórios. Não involui com suspensão de drogas e, entre as pacientes que o apresentaram pelos contraceptivos, 87% também tinham manifestado em gestações anteriores.
A predisposição genética tem sido sugerida pelos relatos de ocorrência familiar. Um fator racial tem sido relatado pela ocorrência comum de melasma, nos pacientes de origem hispânica. Sanchez et al, identificaram história familiar em mais de 20% dos casos estudados, e todas as pacientes referiram exacerbação pela luz solar e uso de cosméticos.
Achados imunohistoquímicos sugerem que uma forte imunorreatividade de alfa MSH na pele lesada de melasma é um dos maiores fatores na gênese dessa doença.
Ainda há existência de um desconhecido caminho com relação ao sinalizador de MC1-R, que desempenha um papel significante nessa maior imunorreatividade ao alfa MSH, isso ainda deve ser investigado.
O beta estradiol contribui por aumentar a expressão de alfa MSH e MCR1-R nos melanócitos. Além disso, em estudos recentes demonstrou-se uma expressão aumentada de receptores estrogênicos na pele com melasma, comparada à pele normal, porém a avaliação foi de apenas dois pacientes e de forma qualitativa, o que não permite ainda determinar a real função deste receptor e do estrogênio na fisiopatogenia do melasma.
Características do melasma:
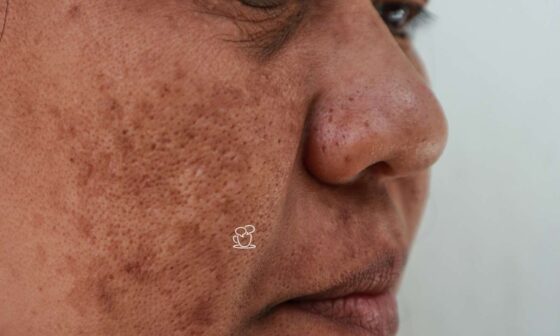
Melasma é uma hipermelanose comum, adquirida, simétrica, caracterizada por máculas acastanhadas, mais ou menos escuras, de contorno irregulares, mas limites nítidos, nas áreas fotoexpostas, especialmente face, fronte, têmporas e, mais raramente, nariz, pálpebras, mento e membros superiores.
Trata-se de uma doença dermatológica facilmente diagnosticada ao exame clinico, porém, apresenta cronicidade característica, com recidivas frequentes, grande refratariedade aos tratamentos existentes e ainda muitos aspectos fisiopatológicos desconhecidos.
Pigmentação é macular, mal delimitada e de coloração marrom-clara ou mais escura, dependendo da exposição recente à luz solar (Du viver, 2004). As manchas variam de acordo com o fototipo do paciente e da quantidade de depósito de melanina. Sendo que as mais recentes se tornam intensamente escurecidas, ainda que as antigas não tenham o mesmo comportamento.
As manchas podem variar de uma única lesão de várias manchas localizadas geralmente simetricamente na face.
As manchas são serrilhadas, bordas irregulares e geográficas.
Sarvjot et al (2009) avaliaram segundo características histopatológicas, observaram que o tipo epidérmico foi o mais comum e a predominante presença de elastose solar revelou a influência da radiação ultravioleta na patogênese.
Kim et al (2010) avaliaram associações entre a downregulation do gene H 19 e o melasma, observaram que a downregulation do gene H 19 foi consistente no melasma dos pacientes analisados, sugerindo que sua associação a uma dose de estrogênio poderia estar envolvida no desenvolvimento do quadro.
Lieberman e Moy (2009) analisaram e compararam a expressão do receptor de estrogênio, na pele com melasma e na pele sã. Na amostra com melasma foi observado um aumento qualitativo de receptores de estrogênio nas células. Essa diferença de expressão do receptor levou a conclusão que uma terapia antiestrogênica poderia ser usada como forma de tratamento.
O mecanismo exato pelo qual a gestação afeta o processo de melanogênese é desconhecido. Estrogênio, progesterona e os níveis de hormônio estimulante de melanócitos (MSH) são normalmente aumentados durante o terceiro trimestre da gravidez. Além disso, a ocorrência de melasma com estrogênio e pílulas contraceptivas orais contendo progesterona tem sido relatada. Supõe-se que o mecanismo de indução de melasma pelo estrogênio pode estar relacionado com a presença de receptores de estrogênio sobre os melanócitos que estimulam as células a produzirem mais melanina.
Sugere-se, ainda, um fator vascular no melasma. Kim et al. observaram aumento significativo no número e no tamanho de vasos sanguíneos na derme da pele lesionada e elevação significativa da expressão do fator de crescimento endotelial vascular (VEGF), podendo funcionar como um fator determinante para o aparecimento das manchas, estimulando melanócitos. Contudo, o significado dessas alterações ainda não pode ser totalmente esclarecido, já que todos esses achados podem ser decorrentes apenas de uma exposição crônica à radiação ultravioleta.
Investigação dos receptores de estrogênio na epiderme e nos melanócitos das peles sã e lesada, seria esclarecedora quanto ao papel de hormônios esteroides sexuais, no processo da hiperpigmentação localizada da doença.
Nos homens, as causas mais importantes para o desenvolvimento do melasma incluem a exposição solar e a predisposição familiar, enquanto que os fatores hormonais parecem não conferir um risco tão importante quanto nas mulheres. Em estudo que buscou investigar as características histopatológicas do melasma nos homens em comparação a mulheres com melasma e lentigo solar, os resultados sugeriram que a radiação UV crônica associada à sinalização de citocinas parácrinas desempenha um papel importante no mecanismo associado à hiperpigmentação em homens.
3 fatores principais estão envolvidos na patogênese: Genética, protetor solar, alterações hormonais.
Classificação do melasma:
Não há um consenso sobre a classificação clínica do melasma. São reconhecidos dois principais padrões de melasma da face:
- Centrofacial: Mais comum. Acomete a região central da fronte, região bucal, labial região supralabial e região mentoniana. Envolve a área da testa, bochecha, lábio superior e queixo.
- Malar: Acomete regiões zigomáticas, malares das bochechas e do nariz.
- Mandibular: Alguns autores acrescentam ainda um terceiro padrão, menos frequente, chamado mandibular. Envolve o ramo mandibular e afeta 9% a 16% dos casos.
Ponzio e Cruz observaram em um estudo, 78,7% de melasmas centrais e 21,3% de periféricos.
Tipos – nível do melasma:
A pigmentação dérmica não difere na epiderme com o melasma, e na pele sã adjacente, esse achado desabona a classificação em melasma dérmico, epidérmico e misto visto a luz de wood. Em um estudo realizado por Grimes et al (2005), a lâmpada de wood não determinou com precisão a profundidade de pigmentação em paciente com melasma. Segundo eles, a deposição de melanina dérmica é comum e pode ser subestimada com a lâmpada de wood.
A literatura descreve três tipos de melasma: epidérmico, dérmico e misto, conforme o local de depósito deste pigmento. A maioria dos casos possui padrão misto.
No epidérmico, a concentração maior de melanina está na epiderme, proporcionando uma coloração castanha à pele.
No melasma dérmico o pigmento encontra-se na derme dentro dos melanófagos. Possui nuanças variando do castanho ao azulado, às vezes até acinzentado, em razão do aumento de melanina nos macrófagos da derme (Souza e Garcez, 2005).
Melasma epidérmico tem melhor prognóstico. Melasma dérmico tem pior prognóstico.
Os melanófagos, são como os macrófagos, são células fagocitárias, que fagocitam substâncias. Na epiderme os melanófagos vão fagocitar a melanina e levam para a derme e a presença desses melanófagos na derme, ocasiona o melasma dérmico.
Nomenclatura: Melasma X Cloasma
O nome melasma deriva do grego melas, significa negro. Cloasma é um termo que é usado com o mesmo sentido, sendo também derivado do grego cloazein, de estar esverdeado. Melasma constitui a denominação mais adequada para a doença.
Incidência:
Embora possa acometer ambos os sexos e todas as etnias, favorece fototipos intermediários e indivíduos de origem oriental ou hispânica que habitam áreas tropicais. É mais comum em mulheres adultas em idade fértil, podendo, porém, iniciar-se pós menopausa.
A idade média de aparecimento situa-se entre 30 a 35 anos e o sexo masculino representa apenas 10% dos casos.
Outros autores informam que o melasma inicia-se após a puberdade, geralmente entre os 20 e 30 anos, surgindo de forma súbita ou gradualmente e destacam-se manchas simétricas e hiperpigmentadas em áreas fotoexpostas.
Fatores que favorecem o surgimento do melasma:
- Influências genéticas
- Exposição à RUV
- Gravidez
- Terapias hormonais
- Fatores emocionais
- Cosméticos
- Drogas fototóxicas
- Endocrinopatias
- Medicações anticonvulsivantes
Obs.: O pós parto e nem a suspensão do anticoncepcional reverte a condição de melasma. Outros autores sugerem que após a gestação o melasma desaparece.
Autores identificaram pacientes trabalhadores noturnos que se expõem ao calor de fornos e profissionais que se expões a grande intensidade de luz, que apresentam grande dificuldade de tratamento do melasma, e referem piora após exposição laboral.
Tratamentos:
Geralmente o tratamento é insatisfatório, pela grande recorrência das lesões e pela ausência de uma alternativa de clareamento definitivo.
Estudos apontam fotoprotetores e clareadores como medidas de primeira linha para o tratamento.
A terapia do melasma pode ser frustrante para os pacientes, levando a estresse emocionais, como também gera uma preocupação para o profissional, devido a certa dificuldade no clareamento.
Ativos mais usados, segundo Tedesco et al (2007): Ácido ascórbico, hidroquinona e extrato de uva ursi.
Diagnóstico diferencial:
- Hiperpigmentação pós inflamatória
- Nevo adquirido bilateral, similar ao nevo de Ota
- Hiperpigmentação periorbitária
- Eritrose peribucal pigmental de Brocq
- Eritromelanose folicular facial
- Lentigo simples e solar
- Melanodermia tóxica
- Ocronose
- Acantose nigricans
- Efélides
- Melanose solar
- Melanose de Riehl
- Líquen plano actínicos
- Doença de Addison
Avaliação clínica – Diagnóstico:
- Lâmpada de Wood
- Melasma epidérmico mais evidente
- Melasma dérmico menos evidente
- Dermatoscopia
- Microscopia confocal reflectante (MCR)
- Colorimetria
- Quantifica e qualifica de forma objetiva e reprodutível o reflexo de uma fonte padronizada de luzes monocromáticas sobre um local da pele.
- Mexametria
- Utiliza uma única fonte monocromática para medir intensidades de refletâncias de superfícies.
- Escore MASI
- Ferramenta mais utilizada;
- Calculado pela inspeção visual da faco e são avaliados três fatores: área afetada, hiperpigmentação, homogeneidade da pigmentação. Além disso é dividido em quatro regiões: frontal, malar direita, malar esquerda e mento.
Orientações:
- Usar protetor solar e reaplica-lo diversas vezes ao dia, mesmo que não esteja ao ar livre.
- O uso de protetor solar reduz a intensidade do melasma em até 50% e diminui a incidência na gestação em mais de 90%.
→ Consultoria + Escola de Estética e Cosmetologia: Clique aqui!